|
|
Kategorie: Pulmologie
Skelettszintigraphie
 Darstellung des gesamten Skelettsystems in dorsaler und ventraler Sicht. Rechtfertigende Indikation
Pulmonales Lymphom.
Akzentuierte Mehranreicherungen im Bereich der Schultergelenke bds., der Sternoklavikulargelenke bds., der Handwurzelknochen bds., in einzelnen Fingergelenken rechts, im lumbosakralen Übergang und im Bereich des Vor-/Mittelfußes rechts, am ehesten degenerativ bedingt.
Nebenbefundlich Mitdarstellung orthotoper Nieren, normale Abflussverhältnisse.
Beurteilung
Kein Hinweis auf eine Lymphommanifestation in den knöchernen Strukturen.
Nebenbefundlich: degenerative Stoffwechselerhöhungen an oben genannten Lokalisationen.
MR-Tomographie des Halses
 MR-Tomographie des Halses CT des Halses CT des Halses
Rechtfertigende Indikation
- Pulmonales Lymphom.
- Ausschluss zervikale Beteiligung.
Schichtführung und Sequenzen
Axiale T2-und T1-gewichtete Aufnahmen nativ, koronare T1-gewichtete Aufnahmen nativ, transversale T1-gewichtete Aufnahme mit Fettunterdrückung nach Kontrastmittelapplikation.
Befund
Nachweis einzelner kleiner zervikale Lymphknoten bis zu einer maximalen Größe von 9 mm in der kurzen axialen Achse im Level 1-5 beidseits. Die größten Lymphknoten finden sich dabei im Level 2 beidseits mit einer Größe von etwa 9 × 15 mm. In den übrigen zervikalen Leveln zeigen sich kleinere Lymphknoten bis maximal 6 mm in der kurzen axialen Achse. Im vorderen oberen Mediastinum stellt sich der aus der Computertomographie bekannte Knoten mit einer Größe von 17 x 29 mm dar (die geringe Diskrepanz in der Größe zur Computertomographie ist durch die unterschiedlichen Anschnitte bedingt).
Beurteilung
1. Insgesamt erscheinen MR morphologisch die zervikalen Lymphknoten eher reaktiv verändert. Eindeutige Kriterien für eine maligne Infiltration finden sich hier nicht.
2. Bekannte Raumforderung im vorderen oberen Mediastinum idem.
MR-Tomographie und MR-Angiographie des Schädels
 MR-Tomographie und MR-Angiographie des Schädels Rechtfertigende Indikation
Pulmonales Lymphom. Staging. Ausschluss intrakranielle Beteiligung
Schichtlagen und Sequenzen
Sagittal FLAIR/ axial T1-T2-T1+Gd / TOF-FISP3D-Angiographiesequenz mit anschließender MIP-Rekonstruktion
Befund
Symmetrisches, altersentsprechend weites Ventrikelsystem. Regelrechtes Hirnwindungsrelief. Im Marklager keine pathologischen Signalalterationen. Keine suspekte Kontrastmittelaufnahme. Kleinhirn, Kleinhirnbrückenwinkelregion und Hirnstamm regelrecht. Stammganglien, Capsula interna und Thalamus beidseits ebenfalls ohne Auffälligkeiten. Hypophysen- bzw. Sellaregion unauffällig. Mit abgebildete Nasennebenhöhlen, Orbitae und Mastoidzellen regelrecht. Regelrechte Darstellung der arteriellen Gefäßstrukturen in der MRA.
Beurteilung
Altersentsprechend unauffällige Darstellung des Neurokraniums. Keine Tumorkriterien. Keine akut entzündlichen Veränderungen. Keine Zeichen einer frischen Ischämie. Kein Blutungsnachweis. Keine Gefäßmalformation. Insbesondere kein Nachweis einer zerebralen Beteiligung des bekannten Lymphoms.
 Unklare thorakale Raumforderungen Computertomographie des Thorax nach i.v.-Kontrastmittelgab
Rechtfertigende Indikation
Unklare thorakale Raumforderungen
Befund
Zum Vergleich liegen externe Voraufnahmen mit vor.
Unverändert im Vergleich zu den oben genannten Voraufnahmen stellen sich die fleckigen Verdichtungen apikal in beiden Oberlappen rechts mehr als links dar. Paravertebral rechtsseitig zum Beispiel mit einer Größe von 23 mm. Ein weiteres Areal mit einer Größe von etwa 13 × 33 mm findet sich im Mittellappen. Hier scheint eine geringgradige Retraktion vorzuliegen. Ventrobasal zeigt sich zusätzlich eine insgesamt 31 x 37 mm messende Raumforderung mit Ausziehungen. Im Unterlappen rechtsseitig Nachweis einer fleckigen Verdichtungen einer Größe von etwa 20 x 33 mm. Die Bronchien scheinen in diesem Bereich nicht verlagert. Links basal zeigt sich eine etwa 64 × 61 mm messende Bulla. Kein Nachweis pathologisch vergrößerter Lymphknoten paraaortal sowie hilär. Kein Nachweis vergrößerter axillärer Lymphknoten. Im vorderen oberen Mediastinum zeigt sich eine 19 x 30 mm messende noduläre Verdichtung, die in keiner Lagebeziehung zur Schilddrüse steht. Eine vaskuläre Lagebeziehung lässt sich ebenfalls nicht sicher dokumentieren, so dass hier eine Lymphknotenvergrößerung wahrscheinlich ist. Kein Nachweis von ossären Herdsetzungen.
Die auch in der Voruntersuchung darstellbaren hypodensen Läsionen in der Leber (zum Beispiel Segment 8 mit 13 mm) sind im Verlauf unverändert.
Beurteilung
1. Unklare pulmonale Raumforderungen rechts mehr als links wie oben beschrieben. Eine histologische Sicherung ist anzustreben, da zwar im kurzfristigen Verlauf keine Größenänderung nachweisbar ist, die Läsionen bildmorphologisch aber suspekt erscheinen. Somit sollte histologisch ein Lymphom, ein Karzinom oder eine spezifische Infiltration ausgeschlossen werden.
2. Am ehesten vergrößerter Lymphknoten im vorderen oberen Mediastinum.
3. Am ehesten Leberzysten
CT Thorax
 Extranodales Marginalzonen-Lymphom Unverändert zu den externen Voruntersuchungen vom 28.01.2013 stellen sich mehrere fleckige Verdichtungen apikal in beiden Oberlappen, rechts mehr als links dar. Eine teils noduläre Struktur mit gut 3 cm Durchmessern findet sich Pleura randständig im Bereich des medialen Mittellappensegmentes. Auch im Unterlappen rechts Nachweis einer fleckigen Verdichtung von gut 2 cm Durchmessern. Darüber hinaus findet sich vorderen oberen Mediastinum eine 19×30 mm messende noduläre Verdichtung, in erster Linie einem vergrößerten Lymphknoten entsprechend. Ansonsten hilär, mediastinal oder axilär keine weitere Lymphadenopathie erkennbar.
Zusammenfassung und Verlauf
Die Vorstellung von Patient erfolgte zur weiteren Abklärung persistierender Antibiotika refraktärer pulmonaler Infiltrate.
In einem am 02.04.2013 durchgeführten CT-Thorax ließen sich hierbei multiple fleckige und teils noduläre Infiltrate im Bereich beider Oberlappen, des Mittel- als auch rechten Unterlappens erkennen. Darüber hinaus demarkierte sich im vorderen oberen Mediastinum eine ca. 2×3 cm große Raumforderung, in erster Linie einem vergrößerten Lymphknoten entsprechend. Eine weitere Lymphadenopathie hilär, mediastinal oder axillar war hingegen nicht nachzuweisen.
In der von uns durchgeführten Bronchoskopie in starrer Technik ließen sich zunächst im einsehbaren Bereich keine Auffälligkeiten erkennen, im ergänzend durchgeführten endobronchialen Ultraschall bestätigte sich der computertomographische Befund einer fehlenden Lymphadenopathie hilär bzw. mediastinal.
Unter Durchleuchtung wurden zahlreiche transbronchiale Biopsien aus dem medialen Mittellappensegment entnommen, in der histologischen Aufarbeitung des gewonnen Gewebes ließ sich dann Lungenparenchym mit teils knotiger Infiltration eines lymphatischen Gewebes erkennen. In der zusätzlich durchgeführten Immunhistologie fand sich eine deutliche Reaktivität für CD 20 und vereinzelt auch für CD 5, so dass letztendlich die Diagnose eines extranodalen Marginalzonen-Lymphoms gestellt werden konnte.
Unter Berücksichtigung der Histologie empfiehlt sich daher die Einleitung einer Polychemotherapie in Kombination mit dem gegen CD 20- positive Zellen gerichteten Monoklonalen Antikörper Rituximab (R-Chop-Schema). Zuvor sollte allerdings nochmals ein komplettierendes Tumorstaging (u.a. CT-Abdomen, Knochenmarksbiopsie) erfolgen.
Funktionell zeigt sich bei Patient allenfalls eine angedeutete periphere Flusslimitierung, eine Einschränkung der Diffusionskapazität oder Oxygenierung ist hingegen nicht zu erkennen.
Gerne sind wir bereit der Patient erneut in unserer Abteilung zur stadiengerechten Behandlung und komplettierenden Diagnostik aufzunehmen, unter oben genannter Telefonnummer kann jederzeit kurzfristig ein Termin vereinbart werden.
Ich danke nochmals für die Vorstellung Ihres Klienten und verbleibe bis auf weiteres.
Starre Bronchoskopie incl. EBUS-Punktionsbronchoskopie
Die Schleimhaut ist im einsehbaren Bereich glatt und unauffällig, nicht wesentlich gerötet oder verdickt. Keine vermehrte Sekretbildung. Die Trachea verläuft gerade, beidseits sind die Ostien regelrecht und typisch, normal weit. Die Karienen sind scharf.
Nirgends Auffälligkeiten. Mittels endobronchialen Ultraschall kein Nachweis pathologisch vergrößerter hilärer oder mediastinaler Lymphome.
Entnahme mehrerer Stufenbiopsien sowie transbronchialer Kyobiopsien aus dem Mittellappen.
Pathologisch anatomischer Befund
In den transbronchialen Kyobiopsien aus dem Mittellappen Nachweis von Lungenparenchym sowie respiratorischer Schleimhaut, jeweils mit teils knotiger Infiltration durch lymphatisches Gewebe. Immunhistologisch zeigen die lymphozytären Infiltrate eine deutliche Reaktivität fur CD 20 und vereinzelt abgeschwächt für CD 5. Der Befund entspricht für eine Infiltration durch ein extronodales Marginalzonen-Lymphom. In den Stufenbiopsien normal aufgebaute Schleimhaut ohne weiteren Nachweis von Tumorzellen.
Röntgen Thorax
Nach transbronchialer Kyobiopsie kein Nachweis eines Pneumothorax. Allerdings Darstellung mehrerer fein fleckiger Verdichtungen im rechten Ober- und Unterfeld sowie angedeutet auch links basal. Keine Ergussbildung. Normal großes Herz ohne Dekompensationszeichen.
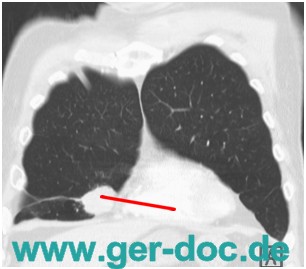 Lungen Lymphom Anamnese
Bei Patient ließen sieh erstmals im Rahmen einer Routineuntersuchung radiologisch kleinere pulmonale Infiltrate beidseits erkennen. Es wurde daraufhin bei Verdacht auf entzundliche Genese eine 10 tagige kalkulierte antibiotische Behandlung mit Moxifloxacin begonnen. Eine ende Januar 2013 durchgefuhrte Computertomographie des Thorax zeigte allerdings weiterhin fleckige, teils nodulare Einlagerungen vor allem im Bereich des rechten Ober- und Mittellappens. Trotz erneuter antibiotischer Therapie ließ sich im Verlauf keine Regredienz der Einlagerungen erzielen.
Klinisch werden von den Patienten keinerlei Beschwerden angegeben, insbesondere werden eine typische B-Symptomatik in Form von vermehrter Nachtschweißneigung, ungewollter Gewichtsverlust, Husten oder eine Belastungsatemnot verneint. An internistischen Vorerkrankungen ist lediglich seit vielen Jahren eine arterielle Hypertonic bekannt.
Patient ist Nichtraucher.
Korperlicher Untersuchunqsbefund
72 jahriger Patient in normalen AZ und (EZ 170 cm, 82 kg). RR 130/80 mmHg, Puis 72/min, regelmaßig, Herztone rein, kein Vitium auskultierbar. Pulmo: seitengleich normal beluftet, frei von Nebengerauschen. Keine pathologisch vergroßerten Lymphknoten palpabel. Keine Beinodeme.
Patholoqisches Labor
Samtliche Parameter des internistischen Routinelabors einschließlich Schilddrusenwerte o.B.
Allqemeine Mikrobioloqie
Im Bronchialsekret kein Nachweis pathogener Keime, keine saurenfesten Stabchen.
EKG
Sinusrhythmus, Herzfrequenz 60/min, Linkstyp, unauffalliger Erregungsablauf. Bodyphlethysmoqraphie:
Vitalkapazitat 4,01 I (+8%), Totalkapazitat 6,79 I (+4%), Residualvolumen 2,78 I (+7%), FEV1 2,60 I (-50/0), FEV1°/oVCmax 64o/0 (-13%), MEF 50 1,83 l/s (-53%), Resistance 0,31 kPa*s/l (+4%).
Beurteilung: allenfalls leichtgradige periphere Flusslimitierung, ansonsten Normalbefund.
Entlassungsbrief
 Diagnostik Diagnose: Äußere morbide konstitutionelle Adiposität nach Abdomentyp. Prader-Willi-Syndrom. Glikemiestörung nüchtern. Bronchialasthma, atopisch, mittlerer Verlauf. Rezidivierendes Quincke-Ödem. Insektallergie. Atopische Dermatitis, nicht volle klinische Remission. Arzneiallergie (Lidokain). Risikogruppe nach Hepatitis. Kleine Herzanomalie. Akute respiratorische Virusinfektion. Funktionelle Magen-Darm-Kanalstörung von xx.xx.xxxx. Rekonvaleszent. Akute respiratorische Virusinfektion von xx.xx.xxxx.
Junge stellt sich für weitere Untersuchung vor, Diagnose: Äußere morbide konstitutionelle Adiposität. Zerebrale Kinderlähmung. Beschwerden bei Aufnahme auf Übergewicht.
Anamnese:
Mutter berichtet über Gewichtzunahme seit 9 Monat auf 2-3 kg pro Monat. Molekulare genetische Untersuchung: Prader-Willi-Syndrom ausgeschloβen. Nebendiagnose: Hodenhypoplasie. Kryptorchismus bds. (Hoden in oberen Anteilen des Canalis inguinalis). Glikemiestörung. Im 1 J хх/хх: Bronchialasthma, leichter persistierender Verlauf. Im 1J хх/хх: akute Pyelonephritis. Im 1J хх/хх. Zerebrale Kinderlähmung, hypotonische asthenische Form. Symptomatische Epilepsie. Bestätige Epilepsie. Invalidität. Bei akuter respiratorischer Virusinfektion tritt häufig obstruktives Syndrom, Krämpfe, Fieber auf. Stationärer Aufenthalt fast immer nach Lebensindikation. Der Patient war mehrmals auf Intensivstation.
Negative Familienanamnese: Übergewicht bei Mutter, Mutter nimmt Siofor ein.
Untersuchungsstatus:
Körpergewicht = 49,60 kg, Körpergröße =117 cm. Körperentwicklung auf 6,2 J. SDS Körpergröße = – 0,30 а, BMI = 36,27 kg/m2 (Norm 13,6-20,63), SDS BMI 4,95 а, BSA 1,19 m2, Tailleumfang = 91 cm (mehr 91 Perzentil; Norm bis 75 cm). Brustumfang 86 cm. RR =94/58 mm Hg, HF =105/min. Subkutangewebe überschüssig, verteilt ungleichmäßig, hauptsächlich nach Abdomentyp. Gynäkomastie (spürbar Drüsengewebe?) SD 0 Gr. (nach WHO), Euthyreose, klinisch. Herztöne rein, rhythmisch. Äußere Genitalien nach männlichem Typ, korrekt. Geschlechtsentwicklung: nach Tanner P1 G1. Bei Tastung keine Hoden im Scrotum, Größe nach Prader-Orchidometr < 1 ml: Schwellkörper von 2 cm.
EKG von xx.xx.xxxx:
HF 103-125 (90-95)/min
Zusammenfassung: Sinustachykardie, Arrhythmie. Linkstyp. inkompletter RSB. AV-Block 1 Gr. ERBST (wegen Tachykardie?)
Rö-Thorax von xx.xx.xxxx:
Strahlendose 0.005 mSv.
Lungen mit unvolligem Einatmen. Kein Infiltrat. Lungengefäβzeichnung o.B. Lungenwurzel nicht einsehbar wegen Mediastinum. Herz o.B. Zwerchfell deutlich, glatt.
Zusammenfassung: Keine Angaben für Pneumonie.
Bauchultraschall, Nierenultraschall von xx.xx.xxxx:
Leber : RL -116 mm LL -72 mm I Segment – 16 mm
Konturen glatt, vergrößert, Parenchym Hyperechogen, Struktur homogen.
Gefäßzeichnung verarmt.
Gallenblase – dünne Wände, keine Konkremente.
Pankreas -18x8x18 mm, Wände glatt, vergrößert.
Milz -97 x 45 mm, nicht vergrößert, mittl. Echogenität, Struktur homogen.
Nebennieren nicht vergrößert, Struktur homogen.
Nieren: Topographie o.B. Rechte Niere 81х 36 mm, Linke Niere 84 x 38 mm, Parenchym mittl. Echogenität, differenziert. BKS nicht erweitert.
Durchblutung bei Farbdoppler bis Kapsel.
Blase – kein.
Zusammenfassung: Echozeichen der Steatohepatose, der diffusen Pankreasveränderungen (Lipomatose).
SD-Ultraschall von xx.xx.xxxx г.
Isthmus – 3 mm
RL -6×19 x 7 mm, Volumen cm3
LL – 6 x 26 x 8 mm, Volumen cm3
Gesamtvolumen – 0,98 cm3 (Norm von 1,65 – 3,35 см3)
Parenchym – mittl. Echogenität, unhomogen wegen hypoechogenen Einsprengungen, kleine, überall.
Bei Farbdoppler Durchblutung o.B.
Lokale LK nicht vergrößert.
NSD o.B.
Zusammenfassung: Schilddrüsehypoplasie
Hodenultraschall von xx.xx.xxxx
Keine Gonaden im Scrotum und in Canalis inguinalis.
Zusammenfassung: Kryptorchismus bds.
Lungenfunktionsprüfung (Spirographie mit Bronchodilatatoren) von xx.xx.xxxx:
Zusammenfassung: Probe falsch, falsche Angaben. Foscierte Lungenvitalkapazität, Index nach Tiffeneau im Referenzbereich. Volumetrische Spitzengeschwindigkeit mäßig reduziert. Lufstrom in großen Bronchien mäßig reduziert, in mittleren und kleinen Bronchien o.B. Probe mit Bronchodilatatoren nicht richtig.
Dynamik nach Training.
Diagnosen
 Extranodales Marginalzonenlymphom der Lunge Extranodales Marginalzonenlymphom der Lunge mit beidseitigem pulmonalen Befall.
Kein Nachweis einer Knochenmarkinfiltration
Aktuell
Gastroskopie und Koloskopie zur weiteren Staginguntersuchung empfohlen, danach Festlegen des weiteren Procedere.
Anamnese
Die ausführliche Vorgeschichte darf ich freundlicherweise als bekannt voraussetzen. Bei Ihnen war ein pulmonales Marginalzonenlymphom bioptisch gesichert worden. Patient stellte sich zu einer körperlichen Untersuchung vor. Bei einer Körpergröße von 170 cm liegt das Gewicht bei 80 kg. Es besteht keine B-Symptomatik im Sinne von Fieber, Nachtschweiß oder Gewichtsverlust und Patient befindet sich in gutem Allgemeinzustand (Karnofsky-Index 100%). Die Familienanamnese ist hinsichtlich hämatologischer Erkrankungen unauffällig.
Untersuchung
Multiple Naevi und Fibrome, nicht malignitätssuspekt. Schilddrüse nicht vergrößert, keine vergrößerten Lymphknoten zervikal, axillär, klavikulär oder inguinal. Pulmo mit Vesikuläratmen, Herztöne rein, regelmäßige Herzaktion RR 140/70 mmHg, Frequenz 76/min. Abdomen weich, keine Hepatosplenomegalie, Nierenlager frei, keine peripheren Ödeme. Ossär kein Klopfschmerz.
Oberbauchsonographie
Milz nicht vergrößert 94 mm, keine intraabdominellen Lymphome, im Bereich der Leber (V.a. Zyste), Nieren, Gallenblase, Pankreas und Gefäße sowie Blase soweit beurteilbar kein pathologischer Befund, insbesondere kein Nachweis vergrößerter Lymphknoten.
Labor
BKS 8/18 mmHg, Blutbild und Differentialblutbild im Hb 15,1 g/dl, Hk 44 %, HbE 31,9 pg/ Ery, MCV 92,8 fl, MCHC 34,4 G/dl, Leukozyten 5,3 G/I, Thrombozyten 166 G/l.
Differentialblutbild: Segmentkernige Granulozyten 50%, Eosinophile 2%, Basophile 0%, Lymphozyten 41%, Monozyten 8%
 Professor-diagnostik Zytogenetischer und molekularzytogenetischer Befund
Karyotyp 46 XY
FISH: kein Nachweis einer 7q31- Deletion, bzw. Monosomie 7, kein Nachweis eines IgH-CCNDl- Rearrangements, somit keine Translokation 11; 14, keine 6q21 bzw. 6q23 Deletion, keine ATM- Deletion, keine Trisomie 12, keine 13ql4- Deletion, kein Nachweis einer tp53- Deletion. Der Befund ist nur mit zytomorphologischem und immunzytologischem Befund zu werten, da bei nur geringer Knochenmarkinfiltration unter 10% oder bei fokaler Infiltration des Knochenmarks ein Lymphom mittels FISH nicht sicher erfasst werden kann.
CT- Thorax
Auswärtiges CT- Thorax (vor bronchoskopischer Abklärung).
Unklare pulmonale Raumforderung rechts mehr als links. Im kurzfristigen Verlauf keine Größenänderung. Ausschluss eines Lymphoms, Karzinoms oder einer spezifischen Infiltration erforderlich. A.e. vergrößerter Lymphknoten im vorderen oberen Mediastinum. Intrahepatisch Veränderungen a.e. Leberzysten entsprechend.
CT Abdomen und Becken
Kein Nachweis einer abdominellen oder pelvinen Lymphom man ifestation, blande Leberzysten, angedeutete Hufeisenniere, degenerative Veränderungen der Wirbelsäule mit Spondylolisthesis vera (Meyerding Grad I), Vergrößerung der Prostata.
MRT Hals
Insgesamt erscheinen MR-morphologisch die zervikalen Lymphknoten eher reaktiv verändert. Eindeutige Kriterien für eine maligne Infiltration finden sich nicht. Bekannte Raumforderung im oberen Mediastinum mit 17×29 mm idem.
MRT Schädel
Altersentsprechend unauffällige Darstellung des Neurocraniums. Insbesondere kein Nachweis einer zerebralen Beteiligung des bekannten Lymphoms.
Zusammenfassend hatte ich mit Patient eine Gastroskopie und Koloskopie als nächste Empfehlung besprochen, um den Gastrointestinaltrakt als Ausgangspunkt oder mitbeteiligtes Organ im Rahmen des Lymphoms weiter abzuklären.
Anschließend ließe sich eine Aussage treffen ob oder in welcher Form eine fherapie anzuraten ist.
Für weitere Informationen über Diagnose des Lymphoms gehen Sie zu med. advice.
|
|
























